A cura di PharmaPrime
Il Ministero della Salute6, con la legge di conversione n. 8 del 28 febbraio 2020 del decreto-legge 30 dicembre 2019 n. 162 articolo 25, ha predisposto per eliminare il virus HCV uno screening nazionale gratuito destinato ai nati negli anni dal 1969 al 1989, ai soggetti seguiti dai servizi pubblici per le tossicodipendenze (SerT) e ai soggetti detenuti in carcere stanziando per tale progettualità 71,5 milioni di euro. Si calcola infatti che circa l’1-2% dei residenti in Italia siano cronicamente infettati da HCV7.
Secondo le stime disponibili, a ottobre 2019 erano circa 410.000 i pazienti con infezione cronica da HCV ancora da trattare con i DAA in Italia8.
Considerando che le persone infette che hanno uno stadio di fibrosi F0-F3 sono potenzialmente asintomatiche, si stima che ci siano circa 282.000 pazienti con infezione cronica da HCV, ancora da diagnosticare, di cui circa 146.000 avrebbero contratto l’infezione. attraverso l’utilizzo attuale o pregresso di sostanze stupefacenti, circa 81.000 mediante i tatuaggi, piercing o trattamenti estetici a rischio e circa 30.000 attraverso la trasmissione sessuale (Figura 1).8
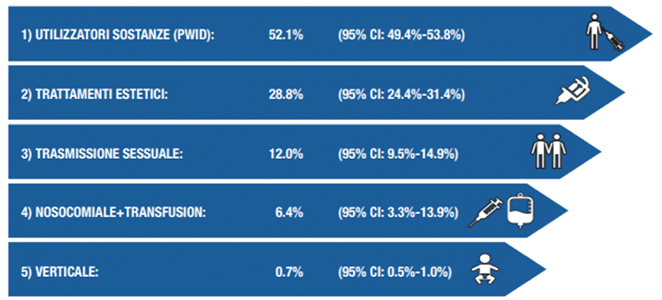
Figura 1 – La distribuzione dei fattori di rischio nella popolazione “sommersa” per l’infezione da HCV in Italia.

L’epatite C è oggi curabile. Dal 2014 sono in commercio farmaci antivirali in grado di eliminare definitivamente il virus dell’epatite C in ben oltre il 90% dei pazienti con epatite cronica e con cirrosi epatica e l’efficacia delle terapie ha un’immediata ricaduta pratica in tutti gli stadi della malattia di fegato. Pertanto, appare evidente che l’identificazione precoce del soggetto con epatite virale, la stadiazione della sua malattia e un precoce intervento personalizzato di terapia e/o monitoraggio sono azioni essenziali per la cura ottimale di questi pazienti e per garantire, nello stesso tempo, la sostenibilità economica degli interventi sanitari. La tempestività dell’individuazione di questo virus è, quindi, l’arma vincente nella sua eradicazione ed in questo risulta essere di fondamentale importanza la figura del MMG, primo vero punto di riferimento sanitario della popolazione. In epatite C, i Medici di Medicina Generale (MMG) non sono prescrittori ma devono essere considerati come attivi protagonisti in tutto il processo dal councelling prescreening / screening / linkage to care del paziente accompagnandolo in tutto il percorso dalla diagnosi al follow up post trattamento10.
L’algoritmo sinteticamente prevede: criteri per l’identificazione del paziente con HCV da parte del medico di medicina generale, interventi sullo stile di vita, criteri e modalità di invio allo specialista, follow up a lungo termine. Scarica l’algoritmo.
Rielaborato da fonte: Ruolo del medico di medicina generale (mmg) per una società senza HCV – Dott. Roberto Venesia, responsabile nazionale area farmaco FIMMG
1. Proposta di Raccomandazioni operative per l’implementazione di un piano di screening e di eliminazione di HCV sulla base della legge di conversione n. 8 del 28 febbraio 2020 del decreto-legge 30 dicembre 2019, n. 162 all’articolo 25 – ACE (Alleanza Contro le Epatiti);
2. WHO. Global Health Sector Strategy on Viral Hepatitis, 2016–2021 Towards Ending Viral Hepatitis. 2016, World Health Organization;
3. Documento di posizione screening congiunto HCV/COVID-19 – ACE (Alleanza Contro le Epatiti);
4. Eliminazione dell’epatite C cronica in Italia: Strategie di screening – L. Kondili et all. per Gruppo Collaborativo della Piattaforma Italiana per lo studio della Terapia delle Epatiti viRali (PITER) – Not Ist Super Sanità 2021;34(1):3-8;
5. Will the COVID-19 pandemic affect HCV disease burden? – Digestive and liver diseases 52(2020) 947-949. Elsevier Journal.
6. Gazzetta Ufficiale della Repubblica Italiana, Legge 28 febbraio 2020 n.8;
7. Indicazioni pratiche per un modello di gestione condivisa tra Medico di Medicina Generale e Specialista Epatologo del paziente con epatite cronica da virus dell’epatite B e virus dell’epatite C – AISF/SIMG – 24 Luglio 2019;
8. Stime sulla popolazione con infezione cronica da virus dell’epatite C non diagnosticata in Italia. Prevalenze su base Regionale e indicazioni sullo screening in popolazione generale e nelle popolazioni “chiave”. Loreta A. Kondili – Le Infezioni in Medicina, Speciale 5, 5-19, 2020;
9. L’epidemiologia per la sanità pubblica, Istituto Superiore di Sanità – Epatite C;
10. Medici di medicina generale protagonisti attivi per raggiungere l’obiettivo dell’eliminazione dell’epatite C: un ruolo cruciale definito dal decreto legge sullo screening HCV Alessandro Rossi et all. – Rivista Società Italiana di Medicina Generale n. 1 • vol. 28 • 2021;
©2021 – Pharmaprime Srl – Tutti i diritti riservati – P.IVA 13960611005 • Cookie Policy • Privacy Policy